O kit do paciente alérgico
La alergia es una enfermedad crónica y como tal, no tiene cura. El objetivo de los alergólogos es encontrar la causa de los que nos puede producir una enfermedad alérgica y dar consejos de evitación o tratamientos para lograr un control de la enfermedad.
Para ello diseñamos un kit de supervivencia del paciente alérgico dependiendo de la enfermedad o enfermedades alérgicas que el paciente sufre:
- Alergia respiratoria: rinitis, rinoconjuntivitis, asma bronquial
- Alergia alimentaria: urticaria, angioedema, anafilaxia, shock anafiláctico o esofagitis eosinofílica
- Alergia cutánea: urticaria, urticaria crónica espontánea, dermatitis atópica, dermatitis alérgica de contacto
- Alergia a insectos (especialmente himenópteros como avispas o abejas)
Com a colaboração de:
Dra. Paula Ribó
Alergologista, doutora em medicina e divulgadora científica.
Licenciada em Medicina pela Universitat Rovira i Virgili de Reus, completou a sua especialização MIR em Alergologia no Hospital Ramón y Cajal de Madrid e foi doutoranda na Universidade de Barcelona.
Atualmente, e nos últimos sete anos, tem trabalhado como alergologista no Serviço de Alergologia do Hospital Clínic de Barcelona e, na primavera de 2020, abriu o seu próprio consultório de alergologia para todas as idades em Granollers, a sua cidade natal. Ler mais…

Alergia respiratoria
Sintomas como comichão no nariz, muco em forma de água, espirros ou congestão nasal são sintomas conhecidos como rinite. Esta rinite pode ser acompanhada de comichão ou lacrimejo nos olhos e apresentar rinoconjuntivite ou, em casos mais graves, asma brônquica com falta de ar ou dispneia, pieira, tosse ou mesmo dor no peito ao respirar.
Estes sintomas localizados no nosso trato respiratório podem ser causados por pólenes, ácaros, fungos ou epitélios de animais. É importante saber o que nos causa alergias para podermos identificar o que temos ao nosso redor.
A seguir, detalharemos coisas importantes que não devem faltar no kit do alérgico respiratório:
Calendário de sintomas: Os pólenes possuem um calendário de polinização, ou seja, uma época em que polinizam com frequência e também preferência por uma área que depende diretamente das características meteorológicas da mesma. É por isso que a zona onde vivemos e o momento em que temos sintomas são importantes para podermos estabelecer uma relação clínica com os nossos testes de alergia. Também há áreas mais húmidas onde existem com maior frequência concentrações de ácaros e/ou fungos ambientais.
Solução salina ou água do mar (Rinomer®, Sterimar®…): realizar lavagens nasais com solução salina ou água do mar diariamente várias vezes ao dia, mesmo antes dos sprays nasais com tratamento, pode ser útil em doentes com sintomas de muita secreção nasal.
Anti-histamínicos orais (Loratadina, cetirizina, bilastina, ebastina, rupatadina…): trata-se de medicação antialérgica muito utilizada de forma sintomática, ou seja, quando precisamos. Se apresentar sintomas naso-oculares como rinite, rinorreia hialina (muco líquido), espirros, comichão ou lacrimejamento nos olhos, entre outros, de forma intermitente e aguda. Estes anti-histamínicos são encontrados em comprimidos, além de xaropes e soluções orais para os mais pequenos.
Corticosteroides em sprays nasais: (Fluticasona nasal, Mometasona ou combinações com Azelastina ou Olopatadina): se o desconforto nasal persistir apesar do tratamento com anti-histamínicos, geralmente é iniciado spray nasal de 2 a 3 semanas ou até ao fim dos sintomas nasais. Também naqueles doentes expostos a alérgenos conhecidos como perenes ou de maior duração, como ácaros, fungos ou epitélios de animais.
Colírios oculares (Azelastina, Cetotifeno…): São anti-histamínicos em forma de gotas, que são utilizados se houver lacrimejamento, comichão ou vermelhidão nos olhos. Para escolher um bom colírio, deve ter-se em consideração a frequência dos sintomas oculares: 1) se forem muito pontuais, é melhor um colírio de dose única; 2) se os sintomas forem mais contínuos, é melhor um colírio em frasco. Os colírios que não possuem filtro especial duram apenas 1 mês quando abertos. Existem alguns no mercado que podem durar até 6 meses abertos.
Inaladores de ação rápida: Os agonistas β2 inalados de curta duração (SABA), como Salbutamol ou Terbutalina, são bem conhecidos como inaladores de “resgate ou alívio” em caso de asma (falta de ar, tosse ou respiração ofegante), porque ajudam a tratar rapidamente. As diretrizes atuais para asma recomendam cada vez mais a sua utilização em combinação com um glicocorticoide inalatório.
Inaladores de manutenção ou controlo: Os glicocorticoides inalatórios isolados (Fluticasona, Budesonida, Beclometasona) ou em combinação com agonistas β2 inalados de longa ação (como budesonida/formoterol, beclometasona/formoterol, etc.) permitem a manutenção do controlo da asma, por isso são medicamentos utilizados de maneira mais contínua. Não se esqueça de enxaguar a boca após cada inalação com corticosteroides para evitar o desenvolvimento de fungos na boca.
Outros tratamentos para a asma nas suas formas mais graves: Antagonistas dos recetores de leucotrienos (LTRA), como Montelucaste, agonistas β2 adrenérgicos de longa ação (LABA), tiotrópio e anticorpos monoclonais (omalizumabe, mepolizumabe, reslizumabe, benralizumabe e dupilumabe) são medicamentos usados em combinação com alguns inaladores dos quais falamos anteriormente, dependendo do estádio terapêutico em que o doente se encontre.
Alergia alimentar
Em caso de ingestão inadvertida de alimentos proibidos e aparecimento de sintomas, atue de acordo com as instruções do seu alergologista.
Anti-histamínicos (Ebastina, Cetirizina, bilastina…): se a reação for leve e localizada na pele com aparecimento de urticária ou vermelhidão (urticária aguda).
Corticosteroides orais (Estilsona®, Paidacort®, Dacortin®): se a reação ainda for localizada na pele, mas afetar as mucosas e houver angioedema (inchaço) ou a urticária for generalizada.
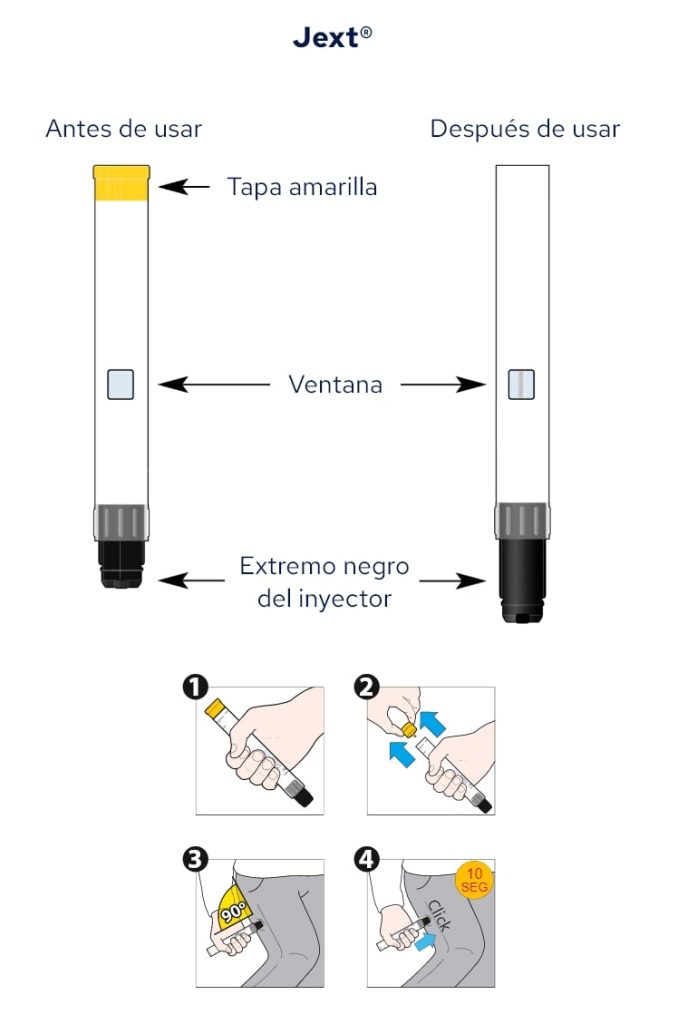
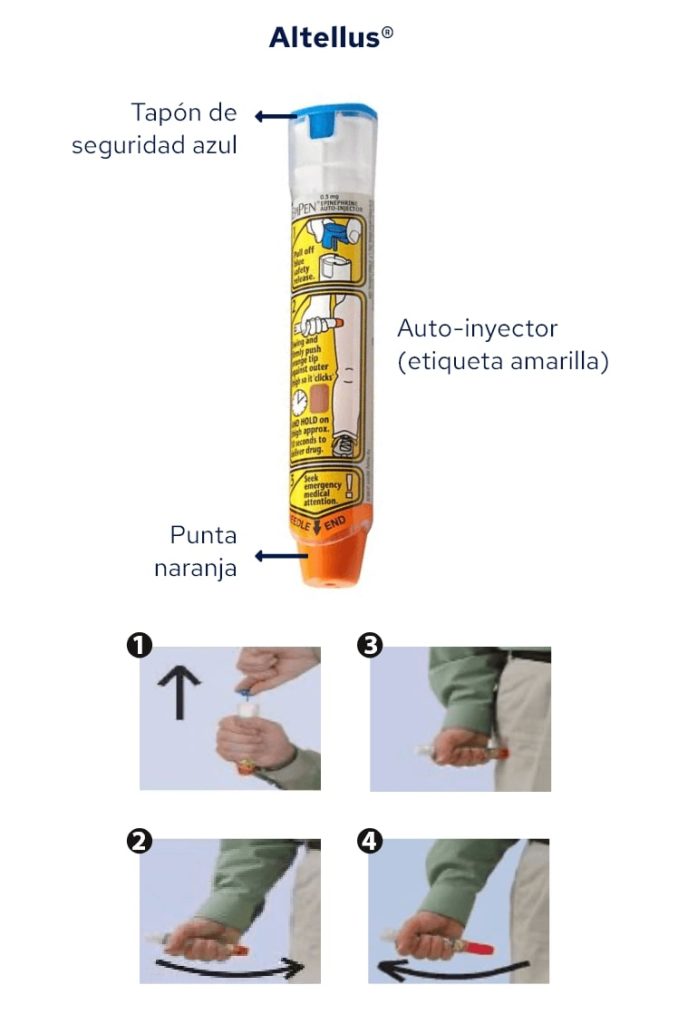
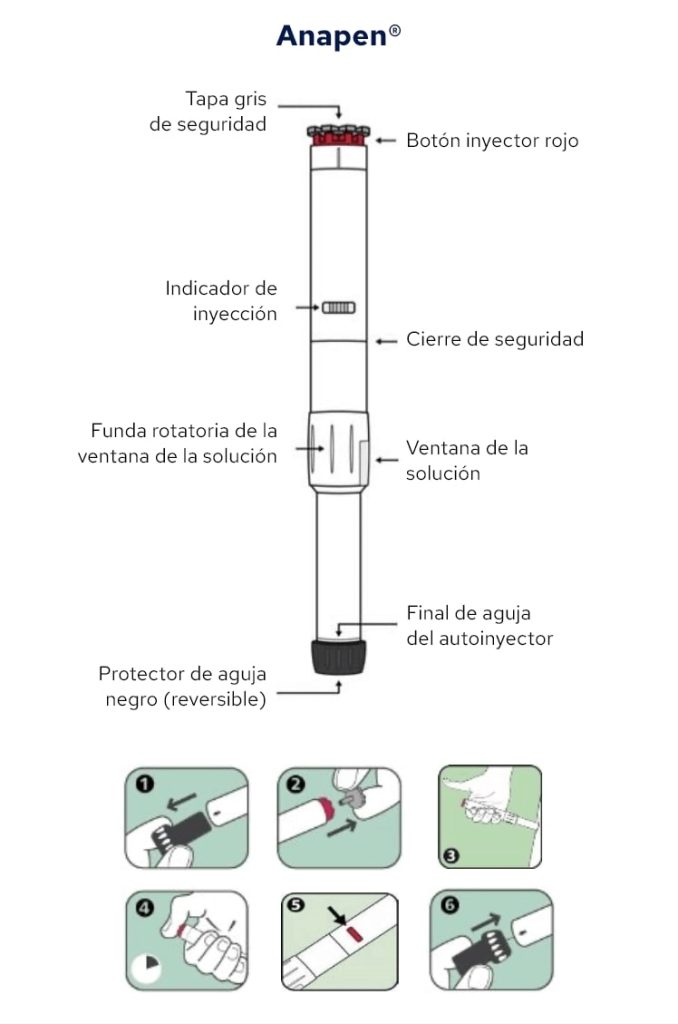
Adrenalina autoinjetável (Jext®,Altellus® ou Anapen®): se a reação for intensa e acompanhada de sintomas gerais (dificuldade respiratória, tonturas, vómitos intensos, dor abdominal, etc.), o doente ou acompanhante (previamente orientado) administrará adrenalina autoinjetável na face lateral da coxa e dirigir-se-á imediatamente ao centro de saúde mais próximo para atendimento urgente .
Alergia cutânea
Óleos de banho ou géis syndet (“synthetic detergent” ou detergente sintético), que permitem manter a integridade da barreira cutânea por não conterem sabão.
Cremes hidratantes e emolientes para peles sensíveis e atópicas: LETI AT4
Anti-histamínicos (Ebastina, Cetirizina, bilastina…): Em caso de comichão na pele, pode-se tomar 1 comprimido a cada 24 horas ou se o seu alergologista recomendar, a dose pode ser aumentada se a comichão persistir, até cada 6-8 horas.
Corticosteroides tópicos (creme, pomada, emulsão…): dependendo da área a aplicar o corticosteroide, o seu alergologista deve recomendar um corticosteroide de potência muito alta (Clobetasol), alta (Metilprednisolona), média (Fluocinolona) ou baixa (Hidrocortisona). Utilize sempre uma camada fina na área do surto eczematoso durante 10 dias no máximo e consulte um médico especialista.
Inibidores da calcineurina (Elidel® ou Protopic®): não são corticosteroides, são imunomoduladores com propriedades anti-inflamatórias que podem ser utilizados em lesões agudas ou crónicas para ajudar a restaurar a pele na dermatite atópica. Existem orientações diferentes, mas podem ser usados por longos períodos, de 2 a 3 vezes por semana.
Corticosteroides sistémicos: são usados se houver angioedema a acompanhar a urticária em dose única ou, em casos mais complexos, durante alguns dias. Também podem ser utilizados na dermatite atópica grave, mas sempre recordando que se trata de um tratamento com inúmeros efeitos secundários se utilizados a longo prazo, portanto a sua utilização deve ser altamente justificada.
Informações úteis, dicas e outras páginas com conteúdos de interesse relacionados a alergias

